Unser Team bietet Ihnen umfassende internistisch-pneumologische Leistungen an und betreut Sie dabei kompetent und empathisch.
Komplettangebot Luft
Ihre Lungenfachärzte in Dresden
- Die Zeit mit den Patienten ist unsere stärkste Währung. Diese nutzen wir ausgiebig und ohne Blick auf die Uhr, sodass wir jedes Gespräch individuell und der Situation angemessen gestalten können.
- Viele Arztbesuche können mit Angst beginnen, aber mit Hoffnung enden. Dieser Idee wollen wir entsprechen und unseren Patienten mit einer Gesprächskultur begegnen, die ein gutes Gefühl hinterlässt.
- Selbstverständlich arbeiten wir im MVZ für Pneumologie und Schlafmedizin Dresden mit modernsten Geräten und nutzen neueste Technik, um optimale Behandlungsergebnisse zu erzielen.
Unsere Leistungen im Überblick (Auszug)
Dank moderner Ausstattung und gut ausgebildetem Personal können wir Ihnen ein großes Spektrum an internistisch-pneumologischen Leistungen anbieten.
Dazu gehören unter anderem:

Lungenfunktionsdiagnostik
Die Lungenfunktionsdiagnostik in unserer pneumologischen Praxis umfasst eine umfassende Bewertung der Atemfunktionen.
Durch die Spirometrie messen wir präzise Atemvolumina und -flüsse, um mögliche Einschränkungen der Atemwege zu identifizieren.
Die Ganzkörperplethysmographie ermöglicht eine genaue Bestimmung der Lungenvolumina und -drücke, während die Lungendiffusionsmessung den Gasaustausch in den Lungenbläschen bewertet.
Die PO,1-Pimax-Bestimmung dient der Messung der Atemmuskelkraft, während bronchiale Provokationstests mit Metacholin Aufschluss über die Reaktivität der Atemwege geben.
Diese diagnostischen Verfahren bieten eine fundierte Basis für die individuelle Behandlungsplanung und ermöglichen eine präzise Einschätzung der respiratorischen Gesundheit unserer Patienten.

Bronchialer Provokationstest
Der bronchiale Provokationstest ist eine diagnostische Untersuchung, die in der Pneumologie eingesetzt wird, um die Reaktivität der Atemwege zu prüfen.
Dabei wird ein Reizstoff wie Metacholin oder Histamin in steigender Konzentration eingeatmet. Das Ziel ist es, festzustellen, ob und in welchem Maße die Atemwege auf diesen Reiz reagieren.
Bei Menschen mit Asthma oder anderen Atemwegserkrankungen kann es zu einer übermäßigen und abnormen Reaktion kommen, die sich durch eine Verengung der Atemwege äußert.
Der Test liefert wichtige Informationen über die Atemwegsempfindlichkeit und trägt dazu bei, die Diagnose von Atemwegserkrankungen zu bestätigen oder auszuschließen. Die Ergebnisse des bronchialen Provokationstests sind entscheidend für die individuelle Behandlungsplanung und das Management von Atemwegserkrankungen.

Blutgasbestimmung
Die Blutgasbestimmung ist eine medizinische Untersuchung, die den Partialdruck von Sauerstoff (pO2) und Kohlendioxid (pCO2) im arteriellen Blut misst. Diese Messungen bieten wichtige Informationen über die Effizienz der Gasaustauschfunktion der Lunge.
Die Blutgasbestimmung gibt Aufschluss über den grundlegenden Atem- und Gasaustauschstatus des Organismus. Sie misst direkt den Sauerstoff- und Kohlensäuregehalt des Blutes sowie den Säure-Base-Status des Körpers. Dafür ist die Entnahme einer winzigen Menge Blutes aus dem Ohrläppchen nötig. Die Durchblutung wird vorher durch Auftragen einer Salbe verstärkt.
Diese Untersuchung ist besonders relevant für Patienten mit Atemwegs- oder Lungenerkrankungen.
Laboruntersuchungen
Laboruntersuchungen in der pneumologischen Praxis spielen eine entscheidende Rolle bei der umfassenden Diagnostik von Atemwegs- und Lungenerkrankungen. Blutproben werden analysiert, um verschiedene Parameter zu bestimmen, die Rückschlüsse auf den Gesundheitszustand der Patienten ermöglichen. Typische Laborwerte umfassen Entzündungsmarker, Blutzellenzählungen und spezifische Enzyme.
Diese Untersuchungen helfen bei der Identifizierung von Entzündungen, Infektionen oder anderen systemischen Erkrankungen, die Einfluss auf die Atemwege haben können.
Die Ergebnisse der Laboruntersuchungen dienen dem behandelnden Arzt als wichtige Informationsquelle für die Diagnosestellung, die Verlaufskontrolle und die Planung individueller Therapieansätze.
Durch regelmäßige Laborüberwachung können Veränderungen im Gesundheitszustand frühzeitig erkannt und entsprechende Maßnahmen eingeleitet werden, um eine optimale Versorgung der Patienten sicherzustellen.

EKG

Spezifische Immuntherapie (Hyposensibilisierung)
Die spezifische Immuntherapie, auch als Hyposensibilisierung bekannt, ist eine therapeutische Maßnahme in der pneumologischen Praxis, die darauf abzielt, die Reaktion des Immunsystems auf bestimmte Allergene zu modulieren. Diese Behandlung wird insbesondere bei Patienten mit nachgewiesenen Allergien gegen spezifische Substanzen eingesetzt. Hier sind einige wichtige Aspekte der spezifischen Immuntherapie:
- Allergen-Exposition: Die Therapie beginnt mit der schrittweisen Verabreichung des Allergens, gegen das der Patient allergisch ist. Dies kann in Form von Injektionen oder sublingualen Tropfen erfolgen.
- Dosissteigerung: Die Dosis des verabreichten Allergens wird allmählich gesteigert, um eine Toleranz gegenüber diesem Allergen im Immunsystem zu entwickeln.
- Erhaltungsdosis: Nach der Erreichung der maximal tolerierten Dosis wird eine Erhaltungsdosis über einen längeren Zeitraum aufrechterhalten, um die erworbene Toleranz aufrechtzuerhalten.
- Reduktion der allergischen Reaktionen: Ziel der Hyposensibilisierung ist es, die Schwere der allergischen Reaktionen zu reduzieren oder sogar zu verhindern, wenn der Patient dem Allergen ausgesetzt ist.
- Langfristige Wirksamkeit: Die spezifische Immuntherapie ist oft eine langfristige Behandlung, die darauf abzielt, die Lebensqualität von Patienten mit Allergien nachhaltig zu verbessern.
Diese Therapieform kann insbesondere bei Patienten mit allergischem Asthma oder anderen allergischen Atemwegserkrankungen wirksam sein.
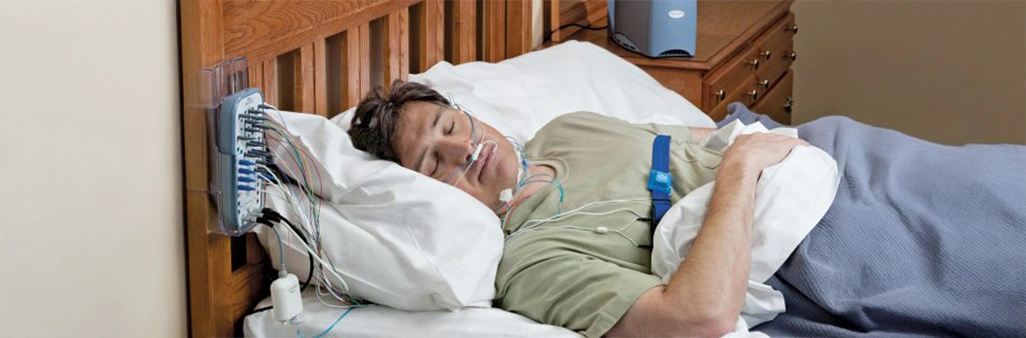
Ambulante Schlafapnoediagnostik und ambulante Kontrolle einer im Schlaflabor eingeleiteten CPAP-Therapie
Die ambulante Schlafapnoediagnostik und die ambulante Kontrolle einer im Schlaflabor eingeleiteten CPAP-Therapie sind Schlüsselaspekte in der pneumologischen Versorgung von Patienten mit Schlafapnoe. Hier sind die wichtigsten Punkte dieser beiden Verfahren:
- Ambulante Schlafapnoediagnostik:
- Patientenfreundlich: Im Gegensatz zur Übernachtung im Schlaflabor ermöglicht die ambulante Schlafapnoediagnostik die Durchführung der Untersuchung im vertrauten häuslichen Umfeld des Patienten.
- Tragbare Monitore: Tragbare Geräte messen während des Schlafs wichtige Parameter wie Atemfluss, Atemanstrengung, Sauerstoffsättigung und Schnarchgeräusche.
- Datenanalyse: Die aufgezeichneten Daten werden ausgewertet, um das Vorliegen von Schlafapnoe und die Schwere der Erkrankung zu bestimmen.
- Ambulante Kontrolle einer im Schlaflabor eingeleiteten CPAP-Therapie:
- Fortsetzung der Therapie: Patienten, bei denen im Schlaflabor eine CPAP-Therapie eingeleitet wurde, können die Therapie zu Hause fortsetzen.
- Ambulante Überwachung: Durch tragbare CPAP-Geräte können Atmungs- und Therapieparameter überwacht werden, um sicherzustellen, dass die Therapie effektiv ist.
- Anpassung der Druckeinstellungen: Bei Bedarf können die Druckeinstellungen angepasst werden, um eine optimale Atemwegsöffnung und Verbesserung der Schlafqualität zu erreichen.
- Bessere Akzeptanz: Die Möglichkeit, die CPAP-Therapie zu Hause fortzusetzen, trägt oft zu einer besseren Akzeptanz und Einhaltung der Therapie bei.
Diese ambulanten Ansätze bieten den Vorteil, dass Patienten in ihrer gewohnten Umgebung untersucht und behandelt werden können, was die Gesamtqualität der Versorgung verbessern kann. Die kontinuierliche Überwachung ermöglicht es den Behandlungsteams, auf individuelle Bedürfnisse einzugehen und die Therapie entsprechend anzupassen.
NO-Messung
Die einfache, den Patienten nicht belastende Untersuchung wird ensprechend internationaler Empfehlungen zunehmend als zusätzlicher Diagnostik- und Verlaufsparameter eingesetzt.